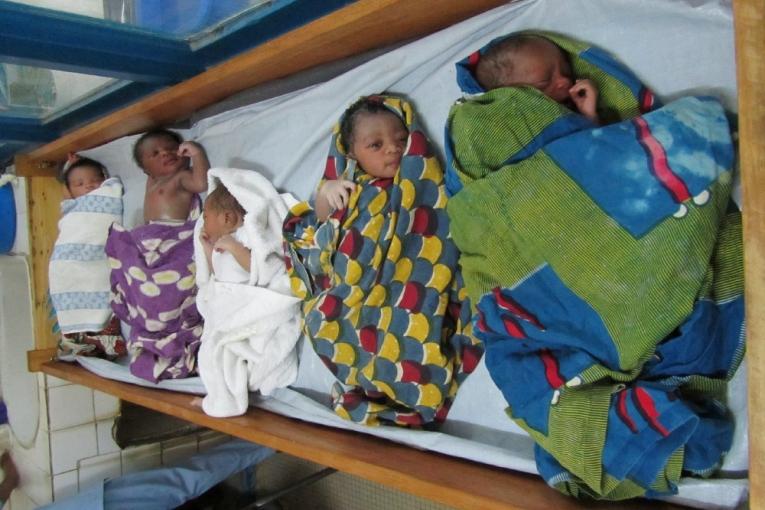
Chaque année, près d’un million d’enfant meurent de la pneumonie faute d’accès aux soins médicaux. Les enfants que vous soignez parviennent-ils à guérir ?
Ils peuvent se remettre grâce à nos soins, oui, mais une question demeure : pourquoi la pneumonie touche-t-elle tant d’enfants, alors que nous avons les moyens de prévenir cette maladie... Des vaccins existent, mais tous les enfants n’y ont pas accès.
Racontez-moi l’une de vos expériences.
Lorsque j’étais en mission pour MSF à Abidjan, en Côte d’Ivoire, je me souviens avoir soigné un jeune garçon qui était dans un état grave. Lorsque je l’ai rencontré, il avait développé un pneumothorax, une affection causée par des fuites d’air dans la cage thoracique qui provoquent un affaissement pulmonaire. Même si ce cas est rare, la pneumonie peut être l’un des facteurs déclenchants du pneumothorax. En nous basant sur ses antécédents médicaux et son âge - l’enfant n’avait qu’un an et demi - nous en sommes venus à la conclusion que son état était le résultat d’une grave pneumonie.
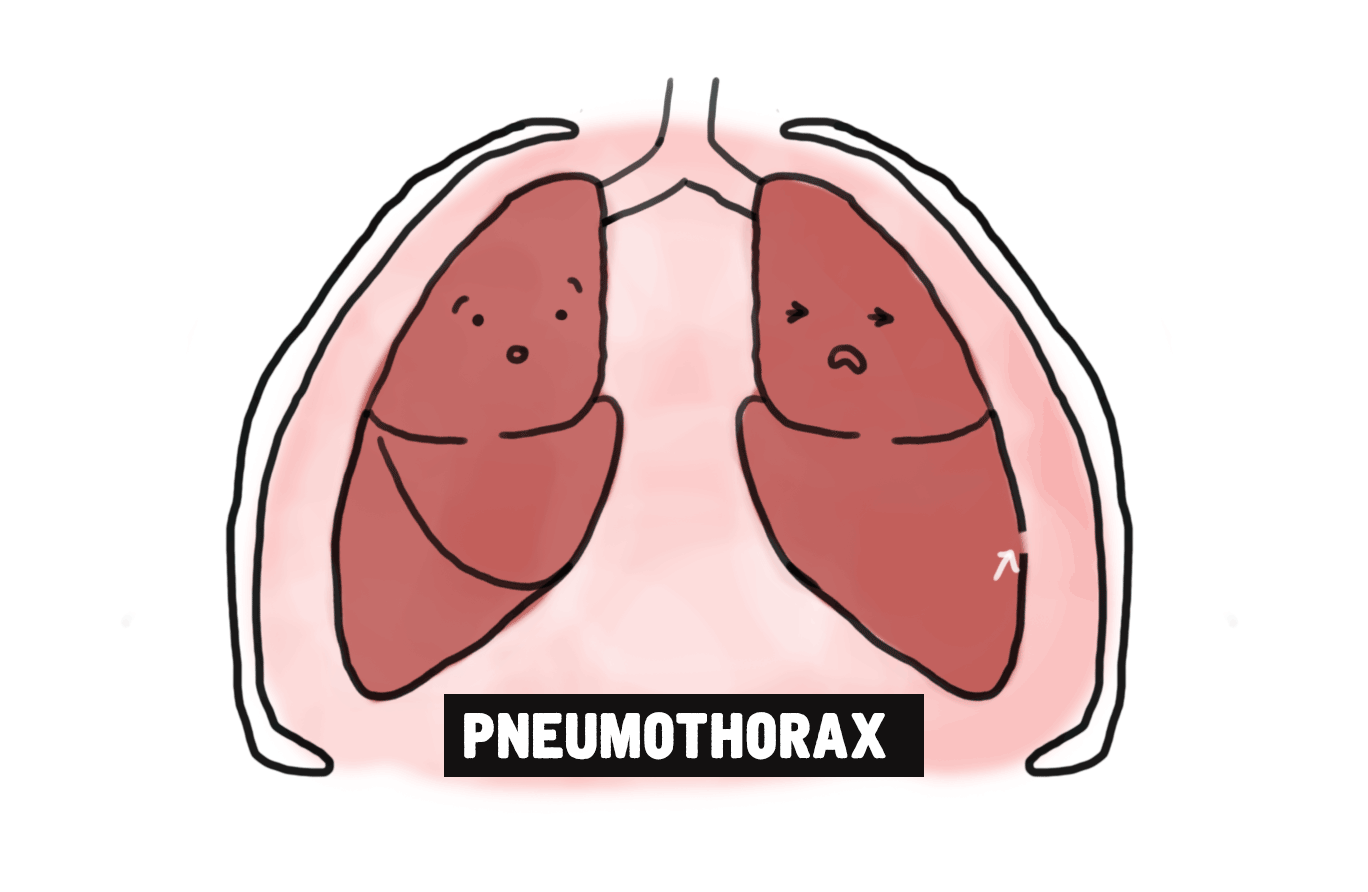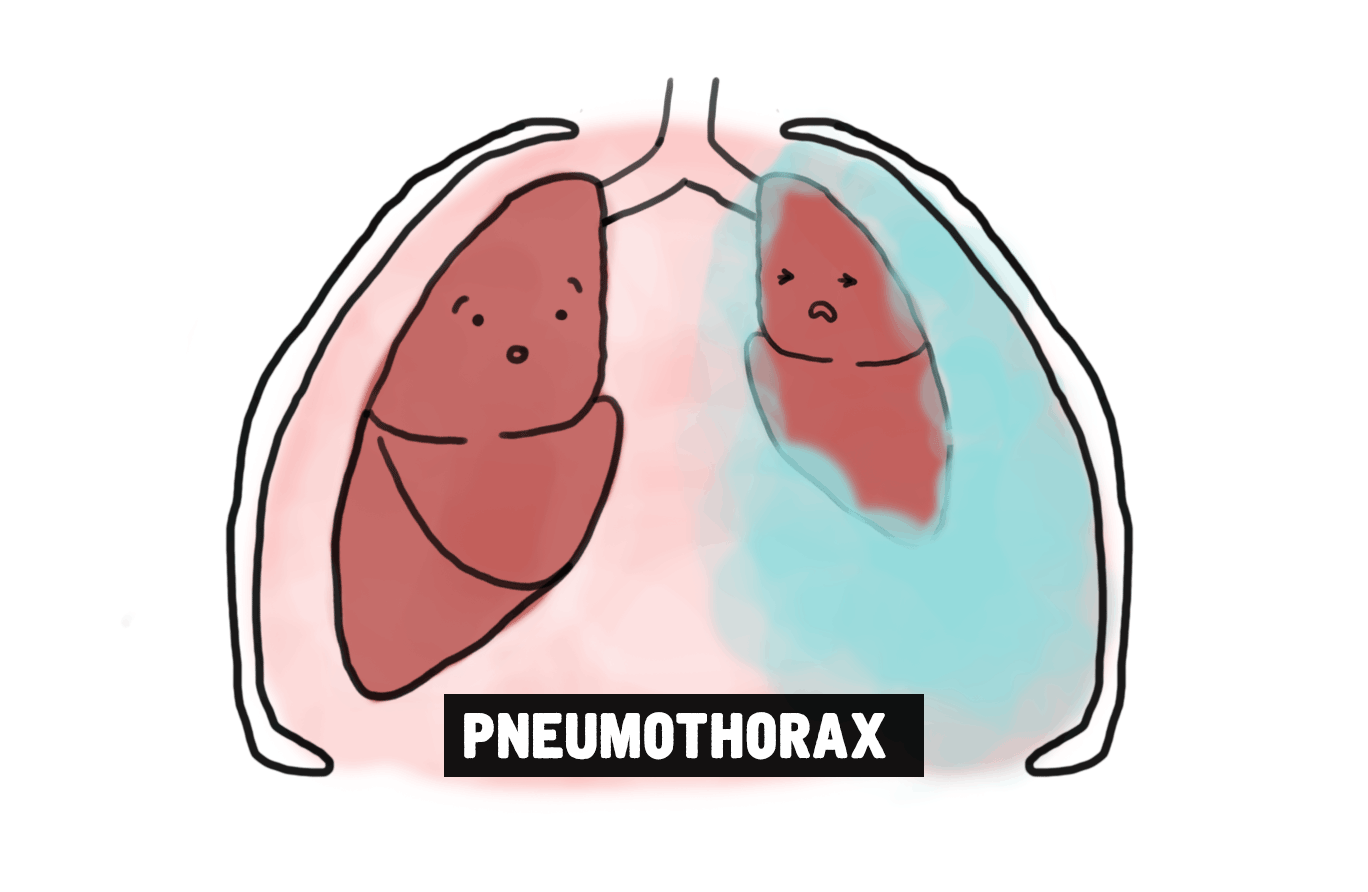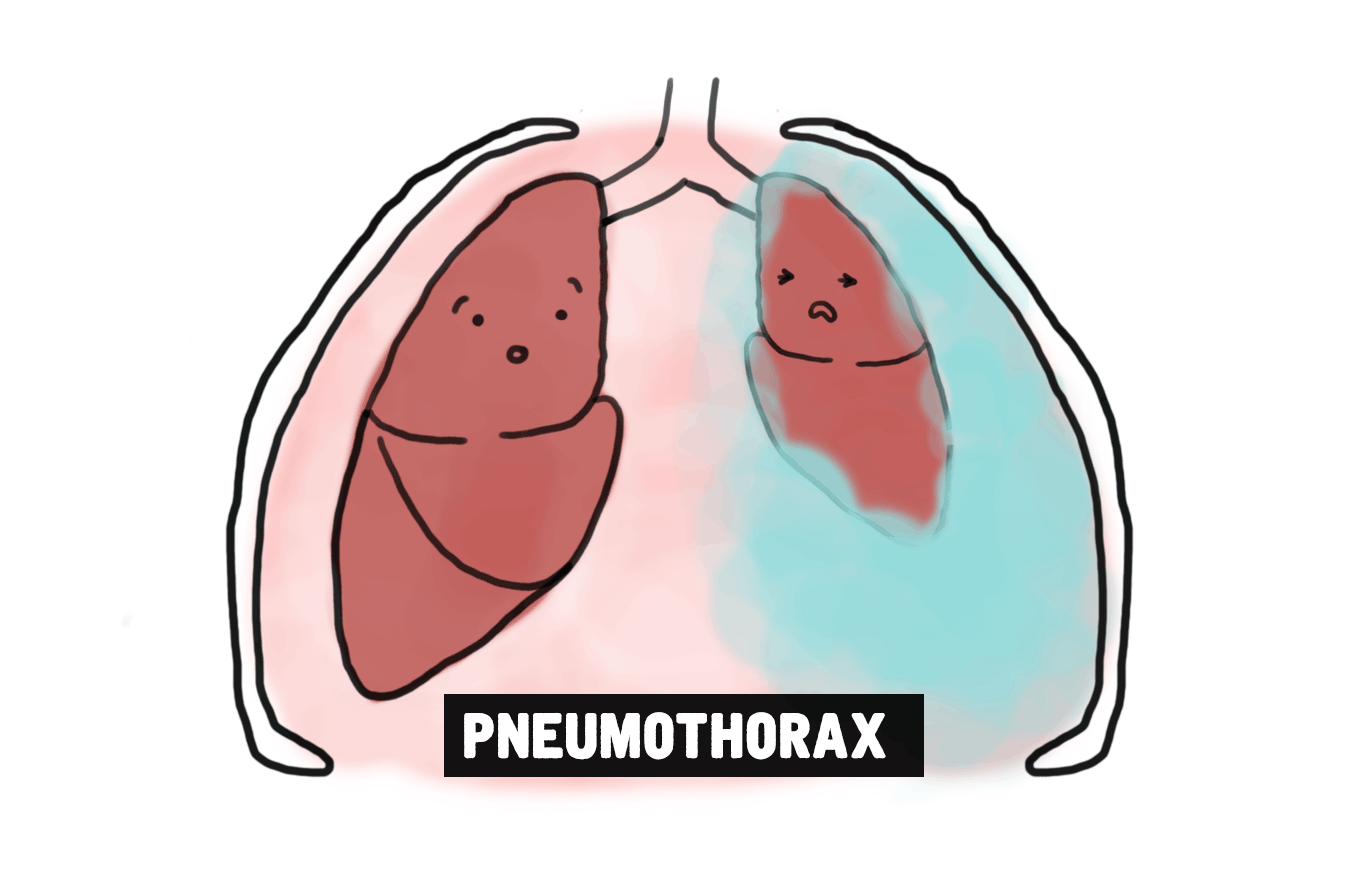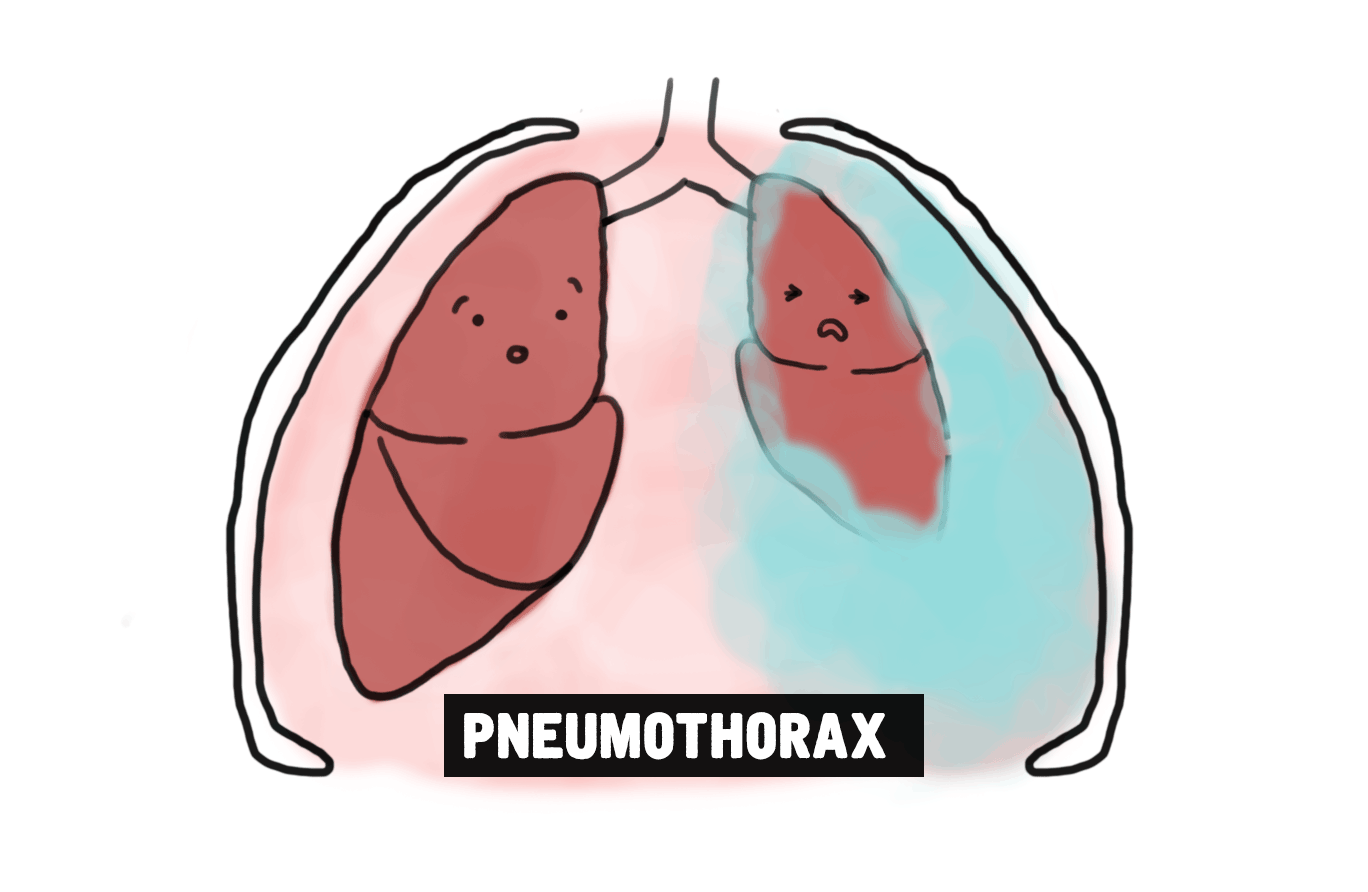
Un pneumothorax est très douloureux, car il devient très difficile de respirer. Et nous pouvions voir qu’il avait du mal à respirer. Nous avons tout d’abord soigné sa pneumonie en lui administrant des antibiotiques et de l’oxygène. L’infection a rapidement disparu, mais son affaissement pulmonaire l’empêchait toujours de respirer.
Nous devions donc lui introduire un cathéter afin d’extraire l’air de sa cage thoracique. Le poumon peut alors s’étendre normalement et la respiration redevenir régulière. C’est une procédure relativement simple pour les médecins, mais comme il s’agissait d’un enfant, c’était beaucoup plus compliqué. Nous l’avons transféré vers un hôpital voisin, le seul qui a accepté de procéder à cet acte médical. Il a dû rester là-bas plusieurs jours, mais nous étions rassurés de le voir entre de bonnes mains.
Il s’est finalement remis et nous a rendu visite après sa sortie d’hôpital. Nous avons été soulagés de le voir en si bonne forme.
Nous avons été très chanceux. Comme nous étions basés à Abidjan, la plus grande ville de Côte d’Ivoire, nous avons eu la chance d’avoir à proximité un hôpital vers lequel le transférer pour qu’il bénéficie des soins dont il avait besoin.
Des poumons en bonne santé
Ce n’est pas toujours le cas, selon l’endroit où vous vous trouvez ?
Non. J’ai travaillé dans de nombreux endroits, aussi bien avec MSF qu’avec d’autres organisations, où ce n’était pas le cas. Avant de rejoindre Médecins Sans Frontières, j’ai travaillé plusieurs années avec des populations indigènes au sud du Mexique. Nous parcourions de très grandes distances pour atteindre des zones isolées, et travaillions avec des communautés qui ne voyaient un médecin que lorsque nous venions, deux fois par an, avec une clinique mobile, car il n’y avait aucune infrastructure de santé dans les environs.
Quel impact sur la santé de ces communautés ?
Les enfants que nous voyions dans notre clinique au sud du Mexique présentaient des symptômes similaires à ceux des enfants rencontrés en Côte d’Ivoire — ils étaient atteints de pneumonies graves, de malnutrition et de paludisme.
Ce qui me hante, c’est de voir à quel point l’état de santé d’un enfant dépend de son lieu de vie.
Aujourd’hui, dans un pays comme les États-Unis, les enfants n’attrapent généralement plus de pneumonie car ils sont vaccinés. Mais la pneumonie reste la principale cause de mort infantile dans le monde. Il y a un tel écart entre ces deux réalités…
C’est précisément pourquoi les programmes et les campagnes de vaccination sont si importants. Mais les pays eux-mêmes doivent pouvoir financer les vaccins, et celui contre la pneumonie est l’un des plus coûteux jamais mis sur le marché.
Jusqu’il y a peu, même MSF devait débourser des sommes exorbitantes pour ce vaccin. À la fin de l’année dernière, après la campagne de MSF « A Fair Shot », Pfizer et GSK [les deux principaux producteurs de ce vaccin] ont finalement annoncé qu’ils proposeraient un prix d’environ 9 dollars par enfant aux organisations humanitaires pour les cas d’urgence. C’est une baisse significative lorsque l’on compare aux prix précédemment en vigueur.
Grâce à cela, nous pouvons protéger plus d’enfants vivant dans des zones de conflit ou d’autres régions où travaillent des organisations humanitaires.
Mais je pense que Pfizer et GSK devraient également baisser le prix du vaccin contre la pneumonie de façon générale et pour tous les pays, car de nombreux pays à revenu faible et intermédiaire ne peuvent inclure le vaccin contre la pneumonie dans leur calendrier de vaccination infantile, et ce, à cause du prix trop élevé de ce vaccin.
► CAMPAGNE "A FAIR SHOT"