Cancer du col de l'utérus : prévention et dépistage pour réduire le nombre de décès

Le cancer du col de l'utérus fait plus de victimes que toute autre forme de cancer chez les femmes, dans plus de 40 pays à travers le monde, principalement des pays à revenu faible ou intermédiaire, où la prévention et l'accès à un traitement sont rarement disponibles. Le Malawi, le Mali et le Zimbabwe enregistrent les plus forts taux de mortalité liés à cette pathologie. Médecins Sans Frontières (MSF) a déployé un programme de dépistage et de prise en charge dans ces trois pays, ainsi qu'aux Philippines et en Eswatini.
La quasi-totalité des cas de cancer du col de l'utérus est liée à une infection persistante à Papillomavirus Humains, ou HPV, qui se transmet par voie sexuelle (il s'agit de l'une des infections sexuellement transmissibles les plus répandues) et touche tant les hommes que les femmes.
Si elle ne disparaît pas d'elle-même, l'infection peut causer des modifications anormales des cellules du col de l'utérus et se transformer en lésions précancéreuses qui, non traitées, peuvent évoluer insidieusement en cancer.
En 2018, 570 000 nouveaux cas de cancer du col de l'utérus et 311 000 décès
« Ces chiffres devraient augmenter dans les années à venir, et pourtant ces décès continuent d’être passés sous silence à travers le monde. »
Dr. Séverine Caluwaerts, obstétricienne, MSF
Vaccination et dépistage
La prévention du cancer du col de l'utérus est une composante essentielle pour réduire le nombre de patientes atteintes. La vaccination doit débuter avant l'exposition au HPV, entre neuf et quatorze ans.
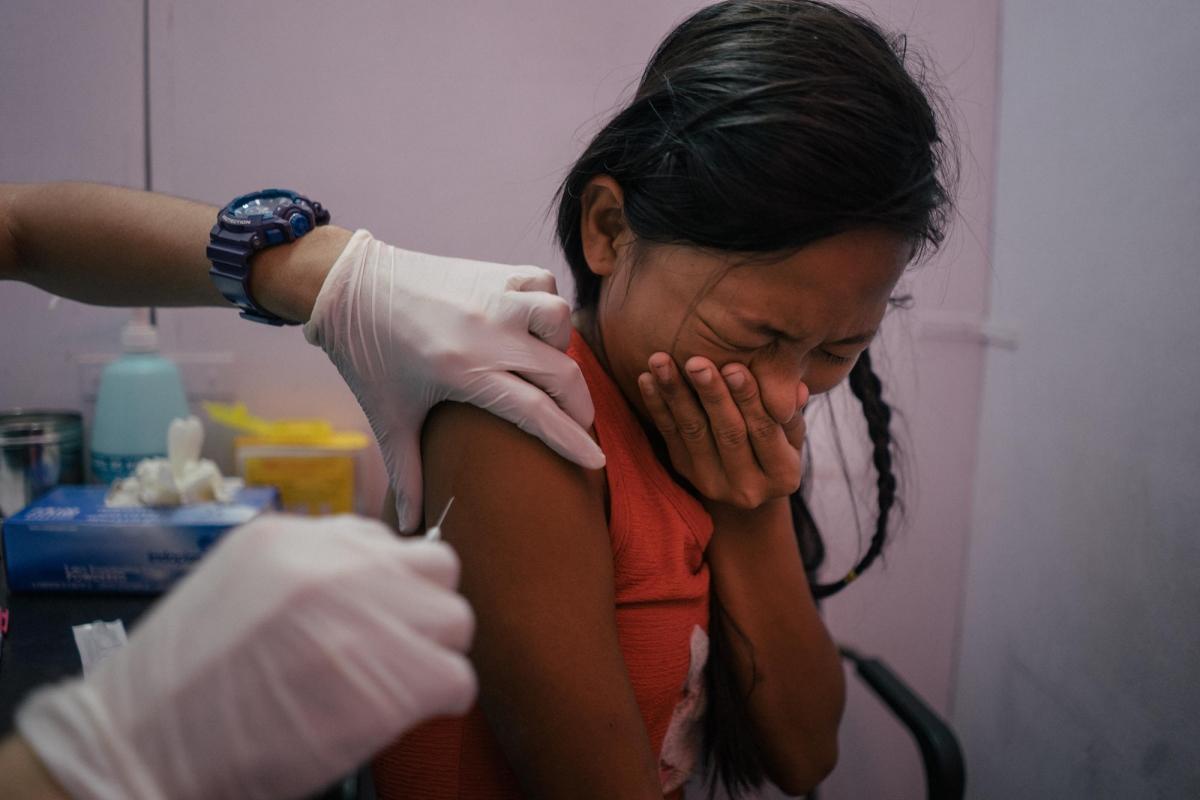
Il existe actuellement trois vaccins contre les souches cancérigènes du HPV (les génotypes 16 et 18 sont les plus virulents) dont un vaccin nonavalent dirigé, comme son nom l'indique, contre neuf génotypes du HPV. Mais aucun de ces vaccins ne parvient à répondre à la demande des pays les plus durement touchés, car ils restent trop coûteux et inaccessibles.
Un vaccin trop coûteux et inaccessible
Seul 21% des pays à faible revenu recourent au vaccin contre le HPV, contre 79% des pays à revenu élevé.
Données préliminaires de mai 2019 consultées dans la base de données de l'OMS sur la vaccination, les vaccins et les produits biologiques, disponibles sur https://www.who.int/immunization/documents/fr/
Détecté suffisamment tôt, le cancer du col de l'utérus est évitable et curable. Le dépistage des lésions précancéreuses, combiné à un traitement, est également un élément clé de la prévention des cas de cancers. Il permet d'identifier, de détruire ou de retirer les lésions précancéreuses et, dans le cadre d'un dépistage régulier, de détecter et de traiter toute résurgence desdites lésions, ou d'adresser la patiente à un service spécialisé.
20 000
En 2018, MSF a dépisté plus de 20 000 femmes dans cinq pays.
Les infirmiers et sages-femmes sont formés à détecter toute anomalie ou lésion précancéreuse sur le col de l'utérus, par inspection visuelle à l'acide acétique (IVA), à l'œil nu ou à l'aide d'une caméra ou d'un smartphone (cervicographie). Elles sont également équipées pour détruire les lésions, dans la limite du réalisable, à l'aide d'une sonde électrique, par le froid (cryothérapie) ou par le chaud (ablation thermique). Une consultation dure environ trente minutes.
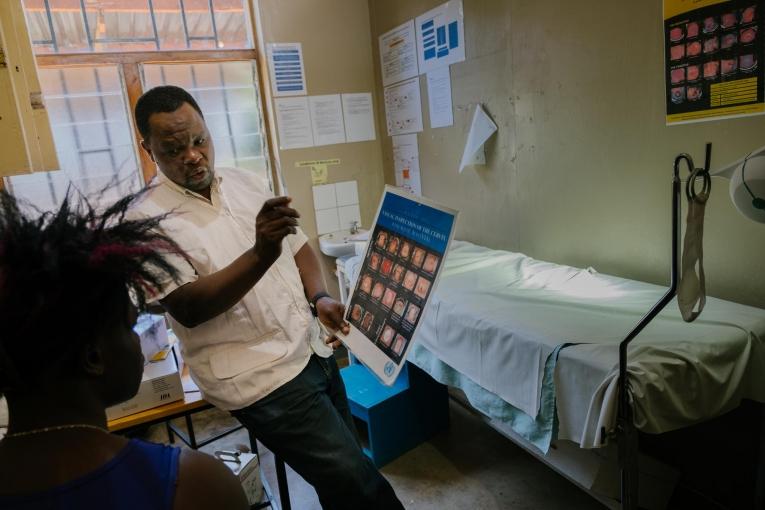
Le cas du Zimbabwe
Au Zimbabwe, les programmes de dépistage et de traitement ont permis d'atteindre 75% de la population.
Traitement
Le cancer du col de l'utérus est un cancer complexe et invasif qui ne peut être traité que par voie chirurgicale dans ses premiers stades. Et chirurgie comme traitement par chimiothérapie et radiothérapie ne sont pas toujours disponibles dans certains pays.

En 2019, Médecins Sans Frontières a dispensé des soins contre le cancer du col de l'utérus dans cinq de ses principaux projets au Zimbabwe, aux Philippines, en Eswatini, au Mali et au Malawi.
Pour compléter ses services de prévention et de traitement dans son programme au Malawi, MSF a ouvert en décembre 2019 un bloc opératoire et un service d'hospitalisation dans la capitale, Blantyre. En parallèle, au Mali et au Zimbabwe par exemple, nous soutenons directement les femmes dans leur transfert vers un hôpital spécialisé qui puisse leur proposer les soins chirurgicaux nécessaires.
En marge du traitement, les questions de gestion de la douleur et de l'accompagnement psychologique des patientes, tout comme la prise en charge des effets secondaires de la chimiothérapie et autres blessures causées par les tumeurs sont intégrées à certains de nos programmes, comme à Bamako, au Mali par exemple.

Des améliorations encore nécessaires
De grandes avancées ont été réalisées dans les pays à revenu élevé, mais les écarts se creusent entre les soins de qualité existants et les services proposés dans les pays aux ressources limitées.
L'offre de vaccination doit être proposée pour toutes les filles les plus à risque, entre neuf et quatorze ans et étendue aux garçons. Le vaccin devrait être moins coûteux pour permettre aux pays d'y accéder à un prix abordable. Par ailleurs le vaccin nonavalent devrait être préconisé pour toute vaccination contre le HPV. Il offre un spectre de couverture supérieur aux autres vaccins.
Il est par ailleurs urgent de développer la recherche en matière de dépistage et de traitement des lésions précancéreuses – notamment par le développement de tests rapides, pas chers, simples d'utilisation et qui puissent être utilisés au plus près des patients. En termes de stratégie, il est important de pouvoir proposer un protocole de dépistage adapté aux différents contextes – en prenant en compte par exemple les spécificités des zones urbaines ou rurales – et que les femmes dépistées puissent immédiatement bénéficier d'un traitement. Pour que chaque femme puisse accéder à une offre de prise en charge préventive et curative adaptée à ses besoins.


