Covid-19 en Irak : « Je suis obligée de choisir les patients. Je n'ai pas d'autre alternative. »
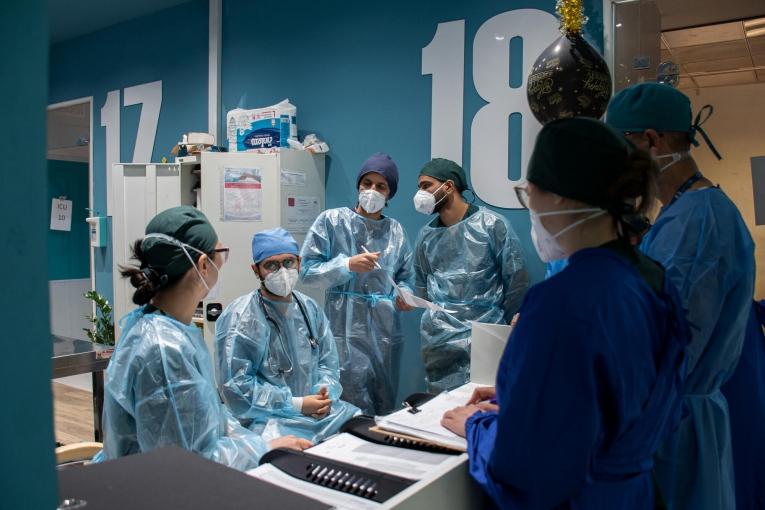
Bagdad est frappée par une deuxième vague de Covid-19, plus importante et meurtrière que la première. Dans la capitale irakienne, Médecins Sans Frontières gère une unité de 53 lits pour les patients atteints de formes graves et critiques du virus. 454 patients ont été admis depuis septembre, dont 196 ces deux derniers mois. Face à l'afflux de malades, de plus en plus jeunes, Dr Aurélie Godard, référente en soins intensifs, actuellement sur place, décrit les choix complexes auxquels elle doit faire face. Témoignage.
« En ce moment aux urgences, on a en permanence entre six et dix patients sous pression positive continue des voies respiratoires (CPAP), une forme de ventilation non invasive, en attente d’un lit. Mais l'unité affiche continuellement complet, donc je ne peux les envoyer nulle part.
On est obligé de choisir. C'est horrible ce mot « choisir ». C'est pourtant ce que l'on fait, sous le regard des patients et de leur famille qui te voient prendre un autre malade arrivé après eux. Et qui comprennent assez vite que si l’on ne prend pas leurs proches, c'est sans doute qu'il y a peu d’espoir. Je n’ai pas d’autre alternative. Entre une vieille dame de 77 ans sur son brancard et un homme de 40 ans, le choix est rapide.
Néanmoins, ce n'est pas toujours aussi évident. Avant-hier, une femme enceinte de 33 ans s'est présentée à l'hôpital. A son arrivée, le bébé était déjà décédé car elle souffrait d'une forte carence en oxygène. Elle est morte en moins de 24 heures, alors qu’on l’a prise en charge immédiatement.
En revanche, j’ai une autre patiente de 62 ans dont le pronostic vital était engagé ; elle a passé sept jours aux urgences et je l'ai finalement transférée en hospitalisation car son état s'améliorait. Et elle va probablement sortir vivante.
Entre-temps, trois patients jeunes (19, 21 et 33 ans) sont décédés. Aujourd’hui, la plus jeune patiente dans l’unité a 17 ans ! C'est vraiment difficile de « choisir le bon malade », savoir lequel a vraiment une chance de s'en sortir et à qui consacrer son temps et son énergie.
Pendant la première vague, notre plus jeune patient avait 38 ans. En quelques jours, il allait mieux et a pu sortir. Les autres patients avaient en moyenne 60 ans et plus. Mais là, les patients sont très jeunes. Ils luttent pour respirer. C’est un peu comme quand on boit la tasse en se baignant à la piscine. Et bien, imaginez vivre ça pendant une semaine et parfois plus !
A côté des lits, les familles sont hypnotisées par les chiffres de saturation en oxygène. Quand les chiffres descendent, ça ne va pas. Je lis à la fois tellement d’angoisse et tellement d'espoir dans leurs yeux. Ils sont contents de te montrer une photo prise pendant la nuit lorsque les chiffres étaient bons. Mais toi, tu sais que c'est parfois une erreur de mesure de la machine.
Chaque patient consomme en moyenne 40 litres d'oxygène par minute, ce qui est énorme. On remplit des tanks de 4 000 litres d’oxygène liquide tous les jours. Mais l’hôpital, c'est la partie émergée de l’iceberg. Je n'ai aucune idée de ce qui se passe à la maison, dans la communauté. Ce qu’on fait est sans doute une goutte d'eau dans l'océan.
C’est révoltant de voir des personnes mourir d'une maladie qui pourrait être au moins partiellement contrôlée par la vaccination. Elle vient à peine de débuter alors que ça fait déjà de longues semaines que cette deuxième vague est là. Il faudrait vacciner massivement, et au plus vite. »


