Géorgie : combattre « le dragon à neuf têtes »
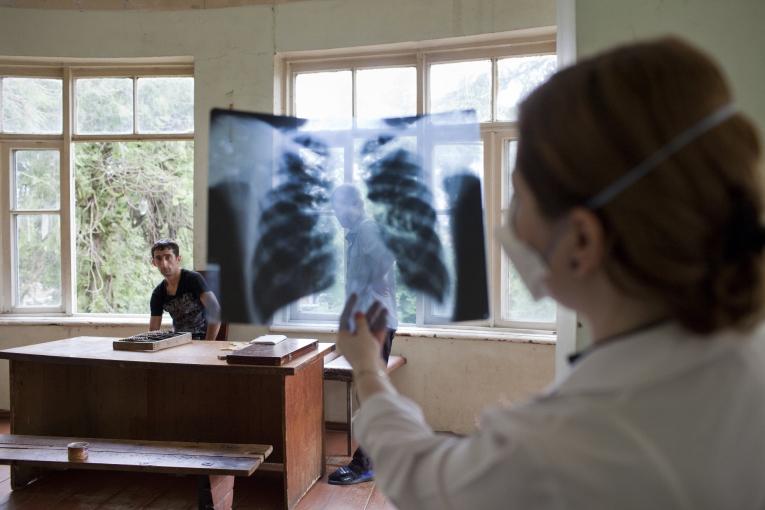
La tuberculose multirésistante évolue en crise sanitaire sans précédent, mais une nouvelle initiative de Médecins Sans Frontières devrait mener à de meilleurs traitements pour les patients du monde entier.
En périphérie de Batoumi, ville balnéaire de la mer Noire très appréciée des Géorgiens, des Russes, des Turcs et des Israéliens, Teimuraz Ajiba pose, assis, pour un portrait. Nous sommes devant l’hôpital délabré de traitement de la tuberculose. Teimuraz Ajiba affiche un large sourire ; il est à la fois fort et élancé. Il raconte se sentir mieux, malgré un arrêt des traitements pour que son foie se remette des médicaments toxiques et le fait que la tuberculose ne soit pas son unique problème. En effet, il souffre également d’une hépatite B, d’une hépatite C, d’un cancer de la peau et du VIH.
De plus, pour compliquer encore la situation, sa tuberculose est « multirésistante», ce qui signifie que les médicaments standard ne sont plus efficaces contre la maladie. La tuberculose multirésistante ou « MDR-TB » requiert parfois jusqu’à deux années de comprimés et d’injections. Ce traitement est bien moins efficace, car il repose sur des médicaments de « deuxième ligne » aux effets secondaires souvent très lourds, tels que la surdité, la psychose, des nausées et, dans son cas, la toxicité du foie, facteur aggravant de l’hépatite.
Médicaments de deuxième ligne :
Médicaments auxquels recourt la médecine lorsqu’une tuberculose résiste aux médicaments « de première ligne » (de premier choix).

Teimuraz Ajiba n’est pas un cas isolé. Les personnes atteintes d’une tuberculose multirésistante souffrent souvent de co-infections. Cette maladie touche généralement des patients au système immunitaire faible vivant dans des communautés marginalisées.
La tuberculose se propage généralement plus vite dans les prisons, les quartiers pauvres et les camps de réfugiés, où les traitements ne sont souvent pas disponibles. De plus, le fait que les patients prennent des traitements inappropriés (des médicaments de mauvaise qualité ou pris en mauvaise quantité, à intervalles inadéquats ou sous une mauvaise forme) aide les bactéries à devenir plus résistantes.
500 000
nouveaux cas de tuberculose multirésistante chaque année (OMS).
Une personne présentant une forme multirésistante de la tuberculose risque de la transmettre à d’autres. C’est pourquoi le monde devrait lutter contre cette maladie, non seulement pour les patients, mais aussi pour des raisons de prévention. En effet, selon l’Organisation mondiale de la santé (OMS), 500 000 nouveaux cas de tuberculose multirésistante se déclarent chaque année et la tuberculose, qui a tué près d’1,8 million de personnes l’an dernier, est désormais la maladie infectieuse mortelle la plus répandue dans le monde.
Personne n’a pris ce problème au sérieux et la situation est de plus en plus préoccupante
En Géorgie, la tuberculose est devenue un problème de santé publique majeur peu après l’effondrement de l’Union soviétique. La guerre civile de 1991 qui a suivi la déclaration d’indépendance de la Géorgie a entraîné de grands déplacements de populations au sein du pays et la déliquescence des services de santé. Les maladies infectieuses telles que la tuberculose sont devenues beaucoup plus difficiles à maîtriser. En 1999, MSF a commencé à traiter la tuberculose dans le pays et, constatant une augmentation des cas multirésistants, a recentré ses efforts sur le traitement de la tuberculose multirésistante en 2007.
Au sein de la population géorgienne, la tuberculose est souvent perçue comme une maladie de prisonniers, et ce n’est pas totalement faux.
Otar Gujejiani a été emprisonné en 2009. « Personne n’a pris ce problème au sérieux et maintenant, la situation est de plus en plus préoccupante », explique-t-il. Après sa sortie de prison, il a été envoyé dans un grand sanatorium centenaire à Abastumani, dans la région montagneuse de Meskhétie, connue pour son air pur et vivifiant.

De nos jours, le sanatorium continue de remplir son rôle original, bien qu’il ne compte plus que 70 chambres utilisables sur 200. MSF y travaille depuis 2014.
À Abastumani, plusieurs patients ont vécu une expérience semblable à celle d’Otar Gujejiani.
En 1987, Kale Mantkava s’est vu diagnostiquer la tuberculose et a suivi son premier traitement, sans succès. « J’ai été emprisonné en 1993 », raconte-t-il, ajoutant qu’il a suivi un second traitement de 18 mois en prison. Il présentait alors une forme multirésistante de la tuberculose.

Il a été libéré en 1997 et n’a plus présenté de symptômes pendant près de quinze ans.
Mais son traitement n’était plus efficace. En 2011, la toux est revenue et ses poumons ont continué de se dégrader.
Par le passé, la tuberculose était appelée « consomption », un nom qui évoque bien son emprise lente et épuisante sur le corps humain. « Au début, la plupart des patients pensent pouvoir s’en sortir car ils ne ressentent pas de douleurs aiguës. Mais ils ignorent à quel point leur état peut se dégrader », raconte Kale Mantkava.
« Un dragon à neuf têtes »
Malgré l’état de faiblesse permanent, la fièvre et la toux sanglante, les patients redoutent surtout les médicaments, et non les symptômes. Une tuberculose normale requiert six mois de traitement à base de quatre antibiotiques. Mais la tuberculose multirésistante est d’un tout autre genre.
Étant donné que ces antibiotiques « de première ligne » ne sont plus efficaces, les médecins doivent recourir à des médicaments plus anciens, toxiques et moins efficaces, auxquels les bactéries n’ont jamais été confrontées : cela revient à dresser une embûche à l’ennemi à l’aide d’outils émoussés.
14600
C'est le nombre de cachets que peut prendre un patient durant son traitement.
Tout d’abord, les patients doivent prendre des cachets : ils peuvent en prendre jusqu’à 14 600 durant l’ensemble du traitement. Les effets secondaires varient d’un patient à l’autre, mais tous souffrent terriblement.

Puis arrivent les piqûres. Souvent, les patients doivent recevoir des injections douloureuses tous les jours. Ils doivent aussi, pour la plupart, être sous perfusion une heure, deux fois par jour, durant de nombreux mois. Étant donné que la Géorgie n’est pas équipée des infrastructures permettant de soigner les patients à domicile, ceux-ci doivent se rendre à l’hôpital au moins une fois par jour.
De nombreux patients passent leurs journées à se rendre à l’hôpital et à en revenir. Sur le retour, ils se remettent des perfusions, qui les épuisent et déclenchent des effets secondaires tels que des éruptions cutanées, des nausées ou des bourdonnements assourdissants dans les oreilles.

À la question « comment conseillez-vous vos patients avant un traitement d’une telle ampleur ? », le Dr Iza Jikia, qui travaille au centre national de traitement de la tuberculose et des maladies pulmonaires de Tbilissi, répond :
« Je dirais que c’est comme un dragon à neuf têtes. Il suffit d’en oublier une seule, et le monstre se reforme. C’est pourquoi les patients doivent rester forts. »

L’espoir de nouveaux traitements
Il y a quelques années, le petit monde de la recherche contre la tuberculose a connu une avancée capitale.
Après un désintérêt de près de cinq décennies de la part de l’industrie pharmaceutique, le lancement de deux nouveaux médicaments, la bédaquiline et le delamanid, a été annoncé. (Ils sont respectivement conçus et fabriqués par Janssen Pharmaceutica et Otsuka Novel Products GmbH.)
Depuis 2015, la Géorgie est l’un des pays hôtes du projet « endTB », partenariat entre Partners In Health, Médecins Sans Frontières et Interactive Research and Development financé par UNITAID.
Le projet vise à distribuer la bédaquiline et le delamanid à 2 600 patients dans quatorze pays, dont la Géorgie.
À la fin de l’année 2016, la Géorgie s’apprête à devenir le premier de cinq pays à participer aux essais cliniques du projet « endTB », au cours desquels 750 patients recevront un traitement simplifié conçu pour maximiser le potentiel des nouveaux médicaments et minimiser le recours aux antibiotiques plus anciens et toxiques.
L’objectif est de découvrir des traitements plus rapides, plus efficaces et moins toxiques. À Tbilissi, les médecins sont optimistes à la vue des premiers résultats des traitements à base de bédaquiline et de delamanid.
Comme l’explique le Dr Nino Dzidzikashvili :
« Nous disposons de médicaments plus efficaces et de nouveaux régimes médicaux. Les conditions de traitement sont également meilleures qu’avant. Nous nous attendons à des résultats encore plus encourageants. »
Grâce à leur influence sur les directives nationales et mondiales, les résultats du projet « endTB » devraient favoriser l’accès à ces nouveaux médicaments et la promotion de meilleurs traitements dans le monde.
Moins de 2%
des personnes atteintes de tuberculose multirésistante peuvent espérer avoir accès à la bédaquiline et au delamanid.
Actuellement, moins de deux pour cent des personnes atteintes de tuberculose multirésistante peuvent espérer avoir accès à la bédaquiline et au delamanid. En Géorgie, le projet a pour l’instant permis de fournir ces médicaments à plus de 200 patients.
Mais ces témoignages et portraits de patients du projet « endTB » sont encourageants pour l’avenir.















