Malawi : poursuivre la lutte contre le cancer du col de l'utérus

Depuis 2018, les équipes de Médecins Sans Frontières participent à la lutte contre le cancer du col de l’utérus au Malawi, pays qui enregistre le deuxième plus haut taux de mortalité au monde lié à la maladie. Les femmes sont peu protégées, peu dépistées et souvent diagnostiquées trop tardivement, dans un pays où la prise en charge peine à offrir un espoir de rémission. Le point avec Marion Péchayre, cheffe de mission MSF au Malawi.
Comment MSF a-t-elle investi le champ de la cancérologie ?
C’est le résultat d’une conjonction de plusieurs dynamiques. Les projections épidémiologiques laissent entrevoir un reflux des maladies infectieuses et en même temps, une progression des maladies chroniques, comme le cancer, dans les pays à faibles revenus. Le manque de moyens et les stades tardifs auxquels sont diagnostiqués les cancers en Afrique subsaharienne, par exemple, laissent penser qu’ils feront à terme plus de victimes que les maladies infectieuses, comme c’est le cas dans les pays à revenus élevés. L’OMS estime ainsi que la mortalité due aux cancers aura doublé en Afrique d'ici à 2040.
Au Malawi, où nous avions des activités de prise en charge du VIH/Sida depuis de nombreuses années, nous nous sommes aperçus que nous avions beaucoup de patientes atteintes du cancer du col de l’utérus. Les femmes porteuses du VIH sont en effet six fois plus exposées au cancer du col. Cela nous a amené à faire une évaluation globale du problème que pose ce cancer au Malawi.
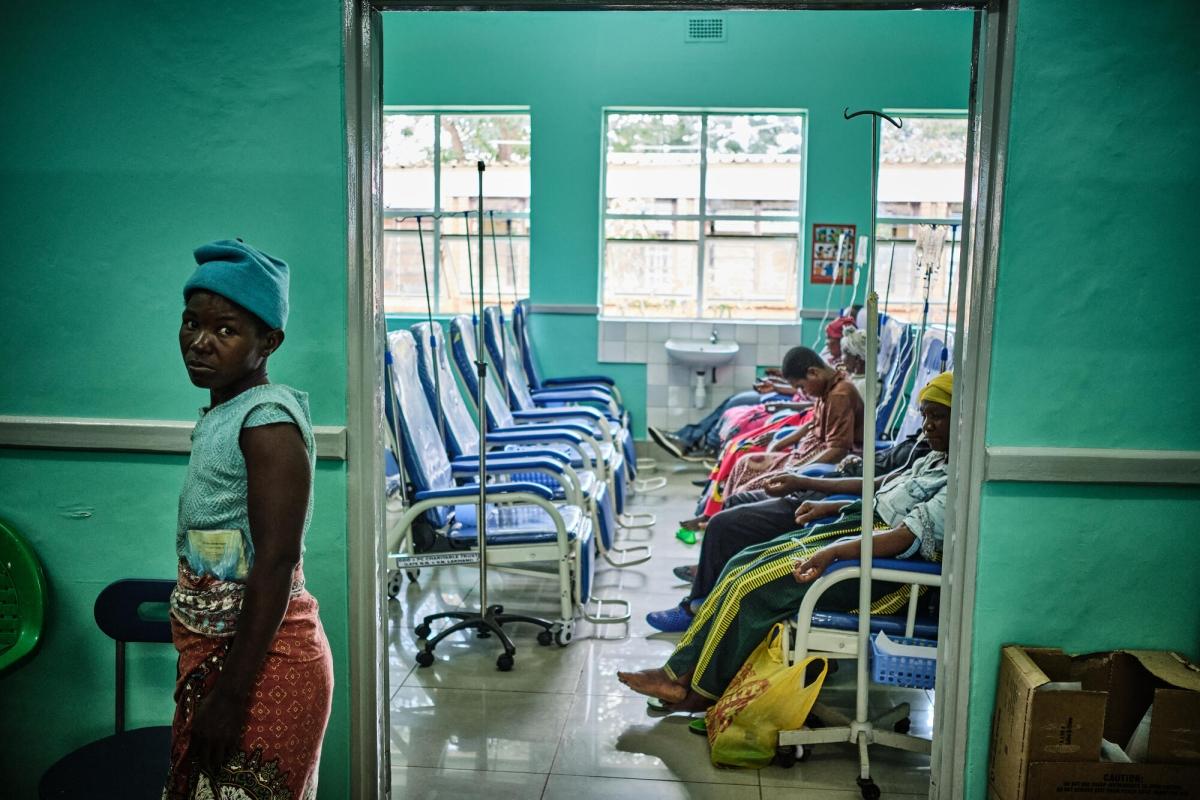
En 2020, 4 145 nouveaux cas ont été détectés et 2 905 femmes en sont mortes. L’accès aux anticancéreux est très fluctuant, la radiothérapie est inexistante et la chirurgie peu développée. Nous nous sommes donc intéressés au soutien à la vaccination contre le papillomavirus humain (HPV), car près de 99 % des cancers du col de l’utérus sont consécutifs à une infection par ce virus, à l’extension du dépistage et au développement des solutions de traitements et de soins palliatifs.
Comment traiter le cancer dans un pays où la radiothérapie est inaccessible, comme au Malawi ?
En l’absence de radiothérapie, qui est normalement le traitement de première intention pour les cancers du col de l’utérus, MSF a développé depuis deux ans un modèle de soins, qui combine chimiothérapie et chirurgie. Après trois à six cycles de chimiothérapie, on réduit les tumeurs et on les rend opérables, ce qui permet de sauver des patientes. Les données manquent encore pour évaluer le taux de survie à deux ans, mais le protocole montre des résultats satisfaisants et on peut espérer qu’il offre une espérance de vie assez proche du traitement avec radiothérapie.

Dans les pays à ressources limitées, ce protocole pourrait être envisagé comme une alternative sérieuse à la radiothérapie, dans la mesure où il y a des chirurgiens bien formés. C’est pourquoi nous avons accordé une attention particulière à la formation des chirurgiens qui réalisent des gestes chirurgicaux de pointe, comme des hystérectomies (ablation totale ou partielle de l’utérus) : il s’en pratique en moyenne 14 par mois au sein du projet MSF, sur un total de 40 chirurgies quotidiennes. Ils sont donc devenus hautement spécialisés et ont acquis dans le domaine de la chirurgie onco-gynécologique un niveau de compétence supérieur à celui de leurs homologues européens, où cette chirurgie est désormais rare. Par ailleurs, la qualité des traitements est assurée par un travail multidisciplinaire impliquant anatomopathologistes, oncologistes, chirurgiens et une équipe de soins de supports (comme le soutien social et psychologique, la kinésithérapie ou les soins palliatifs).

Il existe par ailleurs une autre catégorie de femmes que l’on dépiste à un stade plus avancé, et pour qui nous organisons et finançons un transfert vers le Kenya, pour qu’elles puissent bénéficier d’une radiothérapie. Mais ces transferts nécessitent un accompagnement et des moyens importants et peu de patientes peuvent en profiter à grande échelle. D'ici à la fin de l’année 2023, nous devrions pouvoir avoir accès à la radiothérapie au Malawi, ce qui devrait faciliter la prise en charge de ces patientes dépistées tardivement.
Quelle est la place pour la prévention ?
Elle est cruciale, car le cancer du col de l’utérus est facilement évitable. C’est l’un des rares cancers associés à un virus, le HPV, et il existe un vaccin efficace contre certains papillomavirus.

L’autre moyen de se protéger contre le cancer est le dépistage précoce, qui est à la fois un moyen de prévention et la première phase du traitement (avec le traitement des lésions pré-cancéreuses). Le vaccin anti-HPV est rendu disponible par des mécanismes internationaux comme Gavi, l’Alliance du vaccin, mais la vaccination de routine dans les centres de santé ne permet pas d’atteindre aisément la population cible au Malawi, c’est-à-dire les filles de 9 à 13 ans.
Elles viennent peu aux centres de santé, car rarement malades, et il faut aller les vacciner à l’école ou dans les villages pour celles qui ne sont pas scolarisées. Pour de tels programmes systématiques de prévention dans les écoles et les communautés, il faudrait que le ministère de la Santé ait des moyens supplémentaires. Ce sont ces programmes de vaccination que nous voulons soutenir en partenariat avec les autorités du Malawi, comme nous l’avons fait le mois dernier, en janvier, auprès de 17 000 adolescentes dans le district de Phalombe.


